2023-04-27 14:51:10

今年的3月9日為全球第18個“世界腎臟日”,主題是“人人享有腎臟健康——未雨綢繆,關注腎病風險人群”。無論是局部(地震、洪水、極端天氣)還是全球(COVID-19大流行)災難性事件都會影響整個社會的運作和生活,慢性病患者作為弱勢群體尤為受影響,因此,為這些意外事件做好準備對慢性腎臟病(CKD)患者來說非常重要,這也是本次“世界腎臟日”主題的來由。
近幾年新型冠狀病毒的流行給社會帶來了巨大的影響,隨著我國今年開始對新冠病毒感染實施“乙類乙管”,也意味著今后感染新冠可能成為常態化。目前已有眾多研究發現新冠感染者中會有一定比例出現腎臟受累,導致急性腎損傷或腎小球疾病,了解新冠病毒感染與腎臟病之間的關系也有助于我們對于腎臟疾病進行防治。
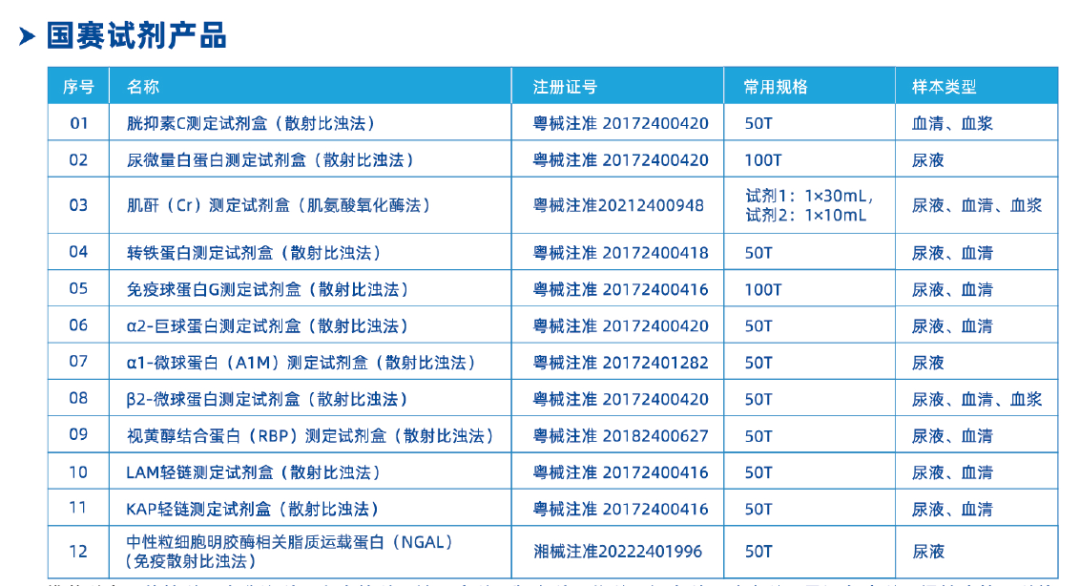
急性腎損傷(AKI) 新型冠狀病毒感染可累及肺、心肌、肝臟、消化道、胰腺等多個器官,研究發現血管緊張素轉換酶2(ACE2)在腎臟中特別是腎小管細胞中也有高度表達[1]。新冠感染引起AKI的發病機制尚不完全確定,可能包括病毒直接介導、免疫激活介導、其他因素如多種藥物的使用、細胞因子風暴、凝血功能亢進等,均可誘導AKI的發生[2]。 患者主要表現蛋白尿、血尿、少尿、尿素氮(BUN)、血肌酐(SCr)升高以及腎臟影像學改變,部分患者發展為 AKI,實驗室檢查可見 BUN、SCr升高,CT 提示腎臟大小或結構改變[3]。 兩項大型觀察性研究納入了5000多例新冠感染住院患者,發現32%-37%的患者出現AKI,其中大約一半為輕度(血清肌酐增加 1.5-2倍),其余患者為中重度(肌酐增加2倍以上),且有大約一半AKI患者出院后腎功能未完全恢復[4,5]。 腎小球疾病 有少數新冠感染患者出現腎小球病變,其中最常見的是局灶性節段性腎小球硬化(FSGS),其他的還包括抗中性粒細胞胞質抗體(ANCA)相關血管炎、抗腎小球基底膜(GBM)抗體病和IgA腎病[6]。 新冠感染相關AKI患者發生慢性腎臟病(CKD)的風險較高。英國一項觀察性研究顯示,16%的AKI患者在90日后進展為CKD[7]。在一項針對新冠感染后至少存活30天的美國退伍軍人的研究中,與未感染組相比,非住院患者、住院患者和需要ICU治療的患者eGFR 的年下降幅度分別為3.3、5.2和7.7 mL/min/1.73 m2,在患有新冠感染相關的AKI患者中,eGFR的降低更為明顯[8]。 此外,還有報道在接種新冠病毒mRNA疫苗后不久出現新發腎小球疾病和已有腎小球疾病復發的情況,但數據較少。一項加拿大隊列研究納入了已有腎小球疾病的患者,發現第二或第三次(非第一次)接種新冠病毒疫苗其復發風險加倍,但與疫苗接種相關的絕對風險增加很小:ANCA相關性血管炎、微小病變疾病、膜性腎病和FSGS為1%~2%,IgA腎病和狼瘡性腎炎為3%~5%[9]。 CKD合并新冠感染 研究證實,CKD 患者全因感染新冠病毒的發生率高于一般人群,由于CKD 患者,尤其是終末期腎臟病(ESRD)患者,存在免疫系統異常,包括獲得性免疫抑制狀態及持續的全身微炎癥反應,使得CKD 患者更容易感染新冠病毒且感染后死亡風險更高[10]。 對于CKD患者,年齡、白細胞計數和新冠感染感染嚴重程度、AKI、蛋白尿和血尿均是CKD患者感染新冠后死亡的獨立危險因素[6]。 瑞金醫院對CKD患者新冠感染臨床診治建議中提到了需檢測的尿液項目包括尿常規、24h尿蛋白定量、24h尿六聯+尿白蛋白/肌酐、24h尿腎功能+電解質等項目[11]。尿六聯包括尿微量白蛋白(mALB)、尿轉鐵蛋白(TFU)、尿免疫球蛋白G(IGU)、尿α1-微球蛋白(AIM)、尿β2-微球蛋白(BMGU)、尿視黃醇結合蛋白(RBPU)等項目。 國賽生物腎病診斷檢測方案 腎小管損傷標志物——AIM、BMGU、RBPU、KAP輕鏈、LAM輕鏈 腎小球損傷標志物——mALB、TFU、IGU、尿α2-巨球蛋白(AMG) AKI的敏感標志物——中性粒細胞明膠酶相關脂質運載蛋白(NGAL) 計算腎小球濾過率(eGFR)的標志物——血清CysC、血肌酐 白蛋白尿指標——ACR(尿微量白蛋白/尿肌酐) 國賽Aristo系列特定蛋白分析儀可檢測包括以上各尿特定蛋白、肌酐等標志物,還可與尿有形成分、尿干化學分析儀組成尿液分析流水線,一管尿液覆蓋80+個尿項目的檢測,大大節省檢驗人員的操作步驟與時間。檢測項目涵蓋了腎臟病患者的篩查、評估和預后監測等各方面,對新冠引起的AKI或CKD合并新冠感染者均可根據患者實際情況選擇合適的尿液標志物檢測,以幫助臨床更全面的評估腎臟損傷情況。 參考文獻: 1. C Fan, W Lu, K Li, et al. ACE2 Expression in Kidney and Testis May Cause Kidney and Testis Infection in COVID-19 Patients[J]. Nephrol. 2021 Jan 13(7). 2. 魏凱悅,米焱,王彩麗. 新型關注病毒肺炎引起急性腎損傷的發病機制研究進展[J].臨床腎臟病雜志,2022,22(10):866-869 3. 中華醫學會腎臟病學分會專家組. 新型冠狀病毒感染合并急性腎損傷診治專家共識[J].2020,36(3):242-246. 4. Hirsch JS, Ng JH, Ross DW, et al. Acute kidney injury in patients hospitalized with COVID-19. Kidney Int 2020; 98:209. 5. Bowe B, Cai M, Xie Y, et al. Acute Kidney Injury in a National Cohort of Hospitalized US Veterans with COVID-19. Clin J Am Soc Nephrol 2020; 16:14. 6. Palevsky PM, Radhakrishnan J, Townsend RR.UpToDate. COVID-19:COVID-19: Issues related to acute kidney injury, glomerular disease, and hypertension[EB/OL]. https://www.uptodate.com /contents/covid-19-issues-related-to-acute-kidney-injury-glomerular-disease-and-hypertension 7. Lumlertgul N, Pirondini L, Cooney E, et al. Acute kidney injury prevalence, progression and long-term outcomes in critically ill patients with COVID-19: a cohort study. Ann Intensive Care 2021; 11:123. 8. Bowe B, Xie Y, Xu E, Al-Aly Z. Kidney Outcomes in Long COVID. J Am Soc Nephrol 2021; 32:2851. 9. Canney M, Atiquzzaman M, Cunningham AM, et al. A Population-Based Analysis of the Risk of Glomerular Disease Relapse after COVID-19 Vaccination. J Am Soc Nephrol 2022; 33:2247. 10.萬程,張春. 慢性腎臟病患者新型冠狀病毒肺炎的防治[J]. 中國臨床醫生雜志,2021,49(7):757-760. 11. 歐陽彥,陳孜瑾,張倩瑩,等. 慢性腎臟病人群的新型冠狀病毒感染臨床診治建議(瑞金醫院2023版)[J]. 內科理論與實踐,2023,18(1):28-33.